Parodontite: Cos'è, Sintomi, Cause e Cura Efficace
Sintomi e Patologie
Indice
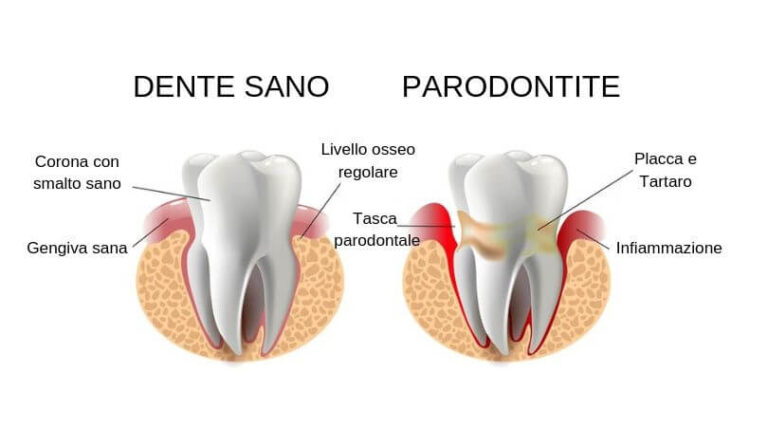

La parodontite, detta anche piorrea, è un’infiammazione cronica che colpisce i tessuti di supporto del dente, come gengiva, legamento e osso. Si sviluppa da una gengivite trascurata e può peggiorare nel tempo se non trattata. I batteri della placca causano danni profondi, fino a provocare mobilità dentale o perdita dei denti.
In Italia, colpisce circa il 60% della popolazione adulta, con forme gravi che interessano oltre il 10% degli individui.
Spesso sottovalutata perché inizialmente quasi senza sintomi. Riconoscerla in tempo è fondamentale per intervenire prima che diventi una parodontite grave.
La parodontite lieve è il primo stadio dell’evoluzione della malattia dopo la gengivite. In questa fase, l’infiammazione si estende sotto la gengiva, causando il distacco dei tessuti dal dente e la formazione di tasche parodontali superficiali.
I sintomi sono spesso lievi, il danno osseo è minimo ma già presente.
Se individuata in tempo, può essere trattata con una buona igiene orale e sedute di igiene professionale, evitando la progressione verso forme più gravi.
La parodontite grave rappresenta lo stadio avanzato della malattia, in cui il danno ai tessuti di supporto è ormai profondo.
Se non trattata, la parodontite lieve può evolvere in una forma grave nel giro di pochi mesi o anni, a seconda dei fattori di rischio.
La distruzione dell’osso e del legamento parodontale è significativa, con conseguenze irreversibili. Le terapie diventano più complesse e spesso richiedono interventi specialistici per salvare i denti residui o prepararli a eventuali sostituzioni.
La parodontite nasce quasi sempre da una scarsa igiene orale e dalla mancanza di pulizie professionali regolari. Dopo ogni pasto si forma la placca, una pellicola invisibile piena di batteri. Se non viene rimossa ogni giorno, questa placca si indurisce e si trasforma in tartaro, soprattutto sotto le gengive. Il tartaro aderisce tenacemente ai denti e non può essere eliminato con lo spazzolino: resta lì per mesi o anni, irritando i tessuti e creando un ambiente perfetto per i batteri più aggressivi. Questi, nel tempo, attaccano il legamento e l’osso che tengono i denti fermi, causando la progressiva distruzione dei tessuti e l’evoluzione verso la parodontite.
Alcune condizioni possono aumentare la probabilità di sviluppare la parodontite o peggiorarne la progressione. Intervenire su questi fattori aiuta a prevenirla o a rendere più efficace il trattamento. Tra i principali fattori di rischio ci sono:
Affrontare queste condizioni è essenziale per proteggere la salute delle gengive e dei denti.
La parodontite necrotizzante è una forma rara ma aggressiva di malattia parodontale. Si manifesta con necrosi delle papille interdentali, sanguinamento gengivale e forte dolore.
La sua progressione è rapida: può causare una perdita di attacco di 9-12 mm in meno di sei mesi.
Colpisce soprattutto pazienti con sistema immunitario compromesso, come quelli affetti da HIV, e può ricordare forme gravi di gengivite necrotizzante.
Nei casi più avanzati può estendersi alla mucosa orale, provocando stomatite necrotizzante o, in rari casi, una condizione letale chiamata noma. Richiede un intervento tempestivo e specialistico.
Alcune malattie sistemiche possono causare o aggravare la parodontite, anche in presenza di poca placca. In questi casi, l’infiammazione gengivale risulta sproporzionata rispetto ai fattori locali.
Le condizioni coinvolte possono essere:
Questi casi richiedono un approccio multidisciplinare, poiché la parodontite è spesso un segnale clinico precoce della malattia sistemica sottostante.
La parodontite può manifestarsi in forma cronica o aggressiva, a seconda della velocità con cui progredisce e dell’età in cui compare. È classificata in stadi da I a IV in base alla gravità e in gradi da A a C per la velocità di progressione. La forma cronica avanza lentamente ed è più comune negli adulti, mentre quella aggressiva può colpire anche i giovani e peggiorare rapidamente.
I fattori che determinano la gravità includono:
Perdita di attacco dei tessuti molli
Profondità delle tasche parodontali
Quantità di osso perso visibile alla radiografia
Una diagnosi precoce è essenziale per evitare complicanze e conservare i denti.
Oltre alla parodontite classica, esistono altre condizioni che colpiscono i tessuti di supporto dei denti e richiedono attenzione specifica. Tra queste troviamo:
Ascessi parodontali: raccolte di pus in tasche preesistenti, spesso causano dolore acuto e perdita di tessuto
Parodontite con lesioni endodontiche: collegamento tra polpa dentale infetta e parodonto
Deformità acquisite o congenite: come occlusione scorretta o carichi eccessivi sui denti che aggravano la perdita ossea
Malattie peri-implantari: infiammazioni che colpiscono i tessuti attorno agli impianti dentali
Queste condizioni, se non trattate in modo mirato, possono compromettere gravemente la salute orale.
Nelle prime fasi, la parodontite può essere quasi priva di dolore, rendendo difficile accorgersene senza una visita dentistica. Tuttavia, alcuni segnali iniziali possono indicare l’inizio del processo infiammatorio. I sintomi più comuni includono:
Questi segnali possono sembrare lievi, ma ignorarli permette alla malattia di progredire in modo silenzioso e dannoso per i tessuti di supporto dei denti.
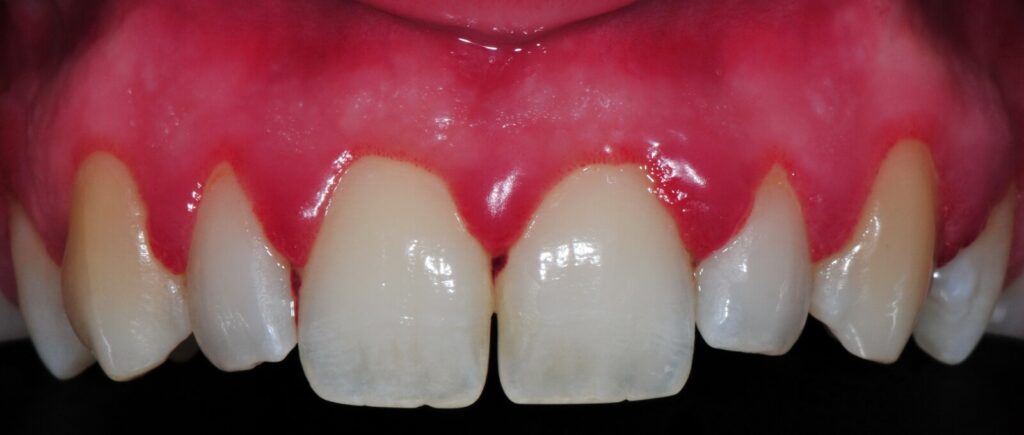
Quando la parodontite avanza, i danni ai tessuti di supporto diventano evidenti e spesso irreversibili. I sintomi tardivi indicano una fase più grave della malattia, in cui è fondamentale intervenire con trattamenti specifici. Tra i segnali più comuni troviamo:
Questi sintomi richiedono un intervento tempestivo per evitare la perdita definitiva dei denti.
Se non trattata, la parodontite può portare a danni gravi e spesso irreversibili. La gengivite trascurata provoca la recessione gengivale, che a sua volta favorisce la formazione delle tasche parodontali. Queste tasche diventano rifugi ideali per i batteri, protetti da saliva e farmaci. I batteri attaccano il parodonto e l’osso di supporto, danneggiando cellule fondamentali come gli osteoblasti. Il processo, spesso silenzioso, può peggiorare senza sintomi evidenti. Più tardi si interviene, più complessa diventa la terapia. Nei casi più avanzati, la perdita del sostegno osseo porta alla mobilità dentale e, infine, alla caduta dei denti.
La diagnosi della parodontite avviene durante una visita odontoiatrica tramite esami specifici che permettono di valutare lo stato di salute dei tessuti parodontali. Il dentista esegue controlli mirati per identificare l’eventuale presenza della malattia. Le principali procedure includono:
Ispezione visiva di gengive, placca e tartaro
Sondaggio parodontale per misurare la profondità delle tasche gengivali
Valutazione della mobilità dentale
Radiografie dentali per verificare la perdita ossea
Controllo di sanguinamento gengivale al sondaggio
Questi esami aiutano a stabilire il grado di avanzamento della parodontite e a pianificare il trattamento più adatto.
La cura della parodontite dipende dalla gravità del caso, ma l’obiettivo principale è fermare la progressione della malattia e salvare i denti. Il trattamento si articola in più fasi, che possono includere:
Igiene professionale profonda (detartrasi e levigatura radicolare)
Terapie antibiotiche locali o sistemiche nei casi più complessi
Chirurgia parodontale, se le tasche sono molto profonde
Controlli periodici per monitorare la situazione
Educazione all’igiene orale domiciliare
La costanza nel seguire le indicazioni del dentista è fondamentale per evitare ricadute. In molti casi, con un trattamento tempestivo, è possibile mantenere i denti a lungo nel tempo.
Prevenire la parodontite è possibile con una corretta igiene orale quotidiana e controlli regolari dal dentista. Intervenire prima che la gengivite si trasformi in parodontite è fondamentale. Ecco le azioni più efficaci per prevenire la malattia:
Lavare i denti almeno due volte al giorno
Usare il filo interdentale o scovolini ogni giorno
Effettuare una detartrasi professionale ogni 6-12 mesi
Evitare il fumo e seguire un’alimentazione equilibrata
Controllare eventuali malattie sistemiche, come il diabete
Ridurre lo stress, che può indebolire il sistema immunitario
La prevenzione costante permette di mantenere gengive sane e ridurre il rischio di complicanze gravi.
No, ma può essere controllata. Se diagnosticata precocemente e trattata correttamente, la malattia può diventare cronica e stabile, senza peggiorare ulteriormente.
I batteri si riducono tramite l’igiene professionale (scaling e root planing), mantenimento domiciliare accurato e, in alcuni casi, con antibiotici mirati prescritti dal dentista.
Non esiste un unico farmaco risolutivo. In alcuni casi si usano antibiotici come metronidazolo o amoxicillina, ma sempre come supporto alla terapia meccanica.
Non è considerata una malattia contagiosa, ma i batteri responsabili possono essere trasmessi tra partner tramite saliva, soprattutto in condizioni di scarsa igiene.
La gengivite è una semplice infiammazione reversibile delle gengive. La parodontite è più profonda, danneggia l’osso e può causare la perdita dei denti.
Indirizzo: Largo dei Glicini, 5/6 – 00172 Roma
Telefono / Whatsapp: 06 231 64 31
Email: biodental.roma.lt@gmail.com
Orario: Lunedì – Venerdì | 09:00 – 19:00; Sabato | 09:00 – 14:00

✔ 5 Stelle con 500+ Recensioni Google, grazie alla qualità dei nostri lavori, la soddisfazione ed il rapporto con i nostri pazienti.
✔ Convenzionati con le più grandi assicurazioni sanitarie in Italia.
✔ Dentisti specializzati ed altamente qualificati che per anni perseguono l’eccellenza solo nel proprio settore.
✔ Laboratorio odontotecnico Biodental per protesi di massima qualità, in tempi di consegna immediati più rapidi e senza costi aggiuntivi.
✔ Pagamento dilazionato a tasso 0, fino a 5.000€, senza busta paga con assistenza per la pratica.
INDIRIZZO: Largo dei Glicini 5/6, 00172, Roma RM, Italia
ORARI: Lunedì – Venerdì 09:00 – 19:00 | Sabato 09:00 – 14:00
TELEFONO: 06 231 64 31
WHATSAPP: 06 231 6431